腫瘍グループ
診断・治療法の進歩
骨軟部腫瘍の診断や治療方法の近年の進歩は目覚しいものがあります。特に、骨軟部肉腫症例の治療成績は過去20年程度で明らかに改善されています。それには、強力な抗癌剤全身化学療法の普及のほかに、画像診断技術の進歩、手術時の切除縁の概念の普及、再建技術の向上が大きな要因を占めています。例えば、骨肉腫では、1970年代には5年生存率10%代でしたが、最近では80%にまで到達しています。術前に腫瘍の縮小化を図るや再建技術の進歩により患肢温存率も100%近くにまで上昇ししています。
腫瘍の診断では、従来の病理組織診断に加えて、遺伝子診断が重要となってきています。特に、ユーイング肉腫や滑膜肉腫では、特徴的な融合遺伝子が検出され、これが見つかることが診断の決め手となっています。従来の病理組織診断に遺伝子診断が加わることで、診断が変更される症例も多数見うけられています。画像診断では、MRIによる局所的な病態の把握が基本ですが、近年はダイナミックMRIによる腫瘍の血行動態の把握や、MRアンギオも重要になってきています。また、タリウムシンチなどによる良悪性の鑑別や化学療法の効果判定も重要です。
日本の骨軟部腫瘍の治療は、各施設がばらばらに行っているのが現状でありました。しかし、近年、骨軟部腫瘍の治療で大規模な臨床研究を行い、前向きの論拠を出す流れがあります。我々も、日本を統一した大規模な治療研究に参加しています。現在当科で進行中の治験は、厚生労働省班会議による「高悪性度非円形細胞軟部肉腫に対するIfosfamide、Adriamycinによる化学療法の第Ⅱ相臨床試験 (JCOG 0304)」、日本医師会治験促進センターの主催する医師主導型治験である「再発あるいは治療抵抗性のc-kitあるいはPDGFR陽性肉腫に対するイマチニブ第Ⅱ相試験」、その他「高悪性度骨・軟部腫瘍における漢方薬十全大補湯の有用性の検討 無作為比較対照試験」、「横紋筋肉腫患者に対するVAC療法の有効性および安全性の評価 第Ⅱ相試験」、「限局性ユーイング肉腫ファミリー腫瘍に対する集学的治療法の第II相臨床試験」などを行っています。
治癒率の上昇とともに、最近は患肢機能についても話題になっています。再建方法には、人工関節や生物学的なものなど様々な方法が行われておりますが、いずれの方法も利点、欠点があります。当科の特徴的な再建方法は、鎖骨を用いた上腕骨再建方法であるClavicula pro humero法、大規模な骨盤・仙骨切除と再建、大腿骨近位・脛骨近位・上腕骨近位置のポリプロピレンメッシュを用いた人工股関節置換術、Rotationplasty、加温骨+2重プレートを用いた大腿骨骨幹部の再建、血行付腓骨移行術を用いた脛骨再建方法などがあります。さらに、ここ数年は、形成外科の協力のもと高度な再建も行なっています。一方、仙骨悪性腫瘍に関しては、解剖学的な問題や、化学療法の感受性の問題、術後の機能障害の問題などがあり、侵襲の大きな手術に対する反省期に入っていて、今後の課題となっています。
悪性骨軟部腫瘍の治療の流れ
診断
画像診断
1.レントゲン
骨腫瘍は、ほとんどの場合単純レントゲンによって発見されます。近年MRIをはじめとするさまざまな画像診断が登場していますが、骨腫瘍の診断ではレントゲンが最も重要と言っても過言ではないでしょう。腫瘍の占拠病変部位とその広がり、骨破壊の程度、骨膜反応の状態、骨化や石灰化の有無などを読影します。初期診断として非常に重要な検査です。2.MRI
MRIは優れたコントラスト分解能を持っているため、骨軟部腫瘍の範囲、内部構造、神経血管との解剖学的な関係などがかなりの正確さで診断できるようになってきました。現在、骨軟部腫瘍を治療する際には、不可欠な検査となっています。
また、MRIで骨軟部腫瘍を評価する場合、可能な限り造影剤を用いた造影MRIを行うべきと考えています。造影MRIは、腫瘍の壊死の程度や、悪性度の評価、周囲組織の浮腫・炎症、また良性/悪性の鑑別など、診断に非常に有用なためです。
岡山大学整形外科では、光生病院放射線部(岡山大学から約5分)と協力して、経時的なMRI造影検査法であるダイナミックMRIを行っています。このダイナミックMRIを行うことにより、良性/悪性の鑑別や化学療法の効果をより正確に判定することが可能となってきました。岡山大学整形外科では、今までに300人以上の患者さんにダイナミックMRIを行い、評価しています。そして、ダイナミックMRIが非常に有用な検査法であることをさまざまな学会発表、論文発表して、その有用性が広く認められています。
3.CTスキャン
CTスキャンは、骨の詳細な評価に有用で、レントゲンやMRIで正確に診断できない皮質骨の破壊の程度、海綿骨の骨破壊の状態、微細な骨膜反応などの評価が可能となります。
4.核医学検査
骨シンチグラフィー:
低い放射線を放出するテクネシウムで標識された化合物を静脈注射した後に、ガンマカメラで撮影する検査です。骨形成が盛んに行われている部位にこの化合物が集積し、黒く写ります。悪性骨腫瘍で高集積しますが、良性骨腫瘍や、骨折の治療中、骨の炎症でも集積は見られます。全身の骨の検査が1回の検査で可能で、病変が他の骨や、同じ骨の他の部位にある場合に有用な検査となります。また悪性軟部腫瘍の場合、骨への浸潤の評価も可能です。
また、骨肉腫などの骨形成性の悪性骨腫瘍で、化学療法の効果判定(腫瘍が壊死しているかどうかの判定)に有用であることもわかっており、岡山大学整形外科では論文発表しています。
タリウムシンチグラフィー:
骨シンチグラフィーと同様に、タリウムという放射線同位元素で標識した化合物を静脈注射した後に、ガンマカメラで撮影する検査です。通常早期像(15分~30分後)と晩期像(3~4時間後)を撮影します。
この化合物は、悪性腫瘍に集積するという性質を持っているため、高悪性度の骨軟部腫瘍では集積が多く、良性骨軟部腫瘍ではほとんど集積が見られません。この性質を利用して、良性/悪性の鑑別、および化学療法の効果判定(腫瘍が壊死しているかどうかの判定)に有用と考えられています。岡山大学整形外科では、現在までに500人以上の患者さんにこの検査を行って診断に応用しています。この結果を評価して学会発表や論文発表を行い、日本でも広く認められてきている検査となってきています。
5.血管造影
悪性骨軟部腫瘍では、一般に腫瘍血管と呼ばれる異常な血管が腫瘍内に多く見られるため、良性/悪性の診断のために血管造影を以前は検査していました。しかし、動脈に針をさして血管内で操作するため、患者さんの負担が大きく、また入院も必要なため、最近では、MRIや核医学検査などのより負担が少なく、有用な検査を行うことで、血管造影は必要なくなってきました。しかし、血管系骨腫瘍や、重要な血管に接している骨腫瘍など、必要に応じて行っています。
病理診断
画像診断で確定診断することは難しく、ほとんどすべての症例でこの病理診断で確定診断をつけることが必要となります。正確な診断をすることで、適切な治療法を行うことができます。
岡山大学では、原発性悪性骨軟部腫瘍では、正確な診断を行うために切開生検術を基本としています。これは、骨軟部腫瘍の診断は時に困難で、診断に必要となる十分な腫瘍組織を採取するためです。通常の染色だけでは診断が難しい症例が多く、免疫染色や電子顕微鏡検査を用いて、病理専門医が確定診断を行います。
しかし、切開生検は侵襲が大きく、入院が必要となることが多いのも事実です。そこで、ある程度画像診断で診断可能な骨軟部腫瘍など、必要に応じて放射線科と協力して、CTを使用した針生検術を行っています。これは、CTで腫瘍を確認して針で組織を採取するため、診断率が向上します。
遺伝子診断
骨軟部腫瘍の治療では、まず生検術で組織型を確定診断し、その組織型に基づいて治療法を決定します。病理診断は、前述のように時に難しいこともあり、免疫染色や電子顕微鏡の使用など、2~3週間かかることがあります。この間、診断がつかないためなかなか治療開始できない状態となります。
近年、骨軟部腫瘍で組織特異的な融合遺伝子が発見され、この疾患特異的な融合遺伝子を用いての遺伝子診断が臨床の場で期待されています。岡山大学では、ユーイング肉腫、滑膜肉腫、明細胞肉腫、粘液型脂肪肉腫で認められる融合遺伝子が診断に有用であることを研究発表しました。現在、岡山大学整形外科では必要に応じて融合遺伝子解析を行っています。日本国内で、骨軟部腫瘍の融合遺伝子に関して、基礎的研究を行っている施設はいくつかありますが、臨床応用を行っている施設はほとんどありません。岡山大学整形外科では、1998年より融合遺伝子の基礎的研究をスタートし、2002年より臨床応用へ向けての準備を行ってきました。2003年より病理部と協力して、融合遺伝子解析を病理診断の補助診断法とするシステムを作ってきました。早ければ24時間以内に融合遺伝子解析の結果を見て確定診断できれば、迅速に治療方針を決定し、スムーズに治療を開始できます。
治療
化学療法(抗がん剤治療)
骨肉腫やユーイング肉腫では、化学療法により生命予後が著明に改善しており、化学療法は必ず行うようにしています。どの薬剤を使用するかは、全世界でさまざまな治療法が報告されており、いまだに統一した見解は出ていません。岡山大学では、国立がんセンターなどが行っている治療法をがんセンターと協力して行っており、日本の標準的でかつ最新の治療法を岡山で受けることが可能です。おおまかな治療機間の目安は、術前化学療法が約3ヵ月、術後化学療法が約5ヵ月かかります。また、小児に多いユーイング肉腫などは、岡山大学小児科の腫瘍治療グループと協力して行っています。
骨肉腫やユーイング肉腫以外の悪性骨腫瘍でも、高悪性度の悪性骨腫瘍であれば、原則的に化学療法を行うようにしています。岡山大学整形外科の尾﨑敏文教授を筆頭に、岡山大学骨軟部腫瘍治療グループのスタッフは、海外の主要な骨軟部腫瘍治療センターで実際に医師としての治療経験があります。日本だけでなく海外での治療法に関しての知識もありますので、いろいろな治療法を考慮して患者さんにベストな治療法を選んでいます。
放射線治療
放射線療法単独では腫瘍を根本的に治療することは不可能ですが、症例によっては術後放射線治療を行い、局所再発を防ぎ、ひいては転移を防ぐ治療を行っています。
外科的治療(手術)
骨肉腫などの悪性骨腫瘍に対しての治療は、1980年頃まで切断術が主流でした。1980年代より、強力な化学療法(抗がん剤)の治療が始まり、腫瘍のサイズを縮小できるようになったため、患肢温存手術(手、足を残した手術)が可能となってきました。また、CTやMRIなどの画像診断の進歩により、腫瘍の伸展や周囲組織への浸潤の有無などが正確に評価可能となったことも患肢温存手術が広まった理由のひとつです。現在、岡山大学では、ほぼ全例に患肢温存手術を行っています。腫瘍が巨大で神経や血管に浸潤している場合などに限り切断術を選択しています。
安全に腫瘍切除術を行うためには、広範切除術を行う必要があります。広範切除術とは、悪性骨腫瘍の病巣部位を切除するだけではなく、腫瘍周囲にある軟部組織(脂肪、筋肉、時に血管や神経)を合併切除することで、安全にかつ確実に(再発の可能性を低くして)悪性骨腫瘍を切除する方法です。現在では、切断術と患肢温存手術の再発率は、ほぼ同等と考えられています。
患肢温存手術で「手(上肢)」、「足(下肢)」が残せるようになりましたが、広範切除術によって切除された組織に対して、何かしらの追加手術が必要になります。悪性骨腫瘍切除術では、通常、10~15cmくらい骨を切除する必要があります。時に、大腿骨全長や上腕骨全長を切除することもあります。また、骨切除だけでなく周囲の筋肉を合併切除するため、関節を動かすことができなくなります。このように、広範切除術後では、残った手や足をより良く使えるようにする必要があり、このための追加手術を再建術と言います。岡山大学では、患者さんのより良い術後の状態を確保するために、いろいろな再建術の工夫を行っており、以下に紹介します。また、術後悪性と判明した場合も、早期に追加広範切除を行えば局所再発率、転移率は初回広範切除を行った症例と予後に差がありません。このような初期対応が成功しなかった患者様も積極的に治療しています。
1.メッシュによる軟部組織再建を併用した人工関節置換術
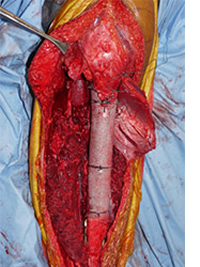
脛骨骨腫瘍切除後
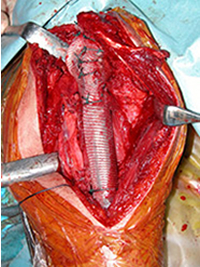
上腕骨骨腫瘍切除後
2.放射線処理骨、加温処理骨
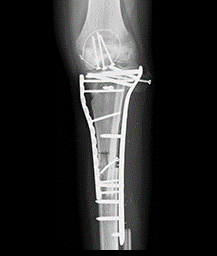
脛骨骨肉腫切除後の加温処理骨と血管柄付き腓骨の移植
3.マイクロサージャリー(微小外科手術)を用いた再建法
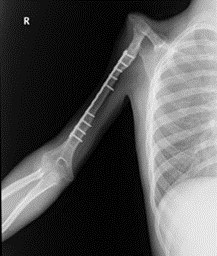
鎖骨を用いた上腕骨再建
治療終了後の経過観察
悪性骨軟部腫瘍の治療が一通り終了した後、再発と転移の可能性は否定できないため、定期的に外来で責任をもって検査していきます。術後5年が目途ですが、腫瘍によっては10年間経過観察する場合もあります。ある程度経過が良好であれば受診の間隔も年毎に開けていくことになります。
主な悪性骨腫瘍の種類と解説
骨肉腫
骨肉腫は骨内に発生する非常に高悪性度の腫瘍であり、骨膜や周囲の軟部組織へ急速に大きくなります。骨原発性悪性腫瘍の中では最も頻度が高く、日本での全原発性骨腫瘍の約40%を占めると報告されています。発生率は、人口7~10万人に1人の発生率と言われており、日本全国で1年間に約100人の発生率です。
発生年齢
好発年齢は二峰性で、10歳代が約60%であり、もう一つの好発年齢は70歳代です。
発生部位
大腿骨遠位部と脛骨近位(膝関節)からの発生が75%と圧倒的に多い。次いで、上腕骨近位部(肩関節)に好発します。
症状
通常は、痛みが初発症状のことが多い。痛みは常に存在し、徐々に痛みの程度は増強します。時々、腫瘤を触れることがあります。病的骨折はまれと言われています。腫瘍が増大すると、発赤、局所熱感なども出現します。
治療
1970年代以前には、骨肉腫と診断されると直ちに切断術が行われていました。しかし、その後に発生する肺転移のため、5年生存率は10~15%でした。その後の系統的な化学療法(抗がん剤)を使用した治療により、現在では5年生存率は80%近くまで改善しています。
骨肉腫の患者が局所の症状を自覚した時には、肺にはすでに微小転移があるという考えで治療を行うのが、世界的にも標準的な治療となっています。まず、手術に先立ち術前化学療法を行い、手術(広範切除術)をします。そして、手術後にも化学療法を行います。岡山大学では、国立がんセンターなど全国の主要治療病院が行っている化学療法プロトコールで治療を行っており、岡山で日本の標準的な治療を受けることが可能です。
しかし、現在でも化学療法があまり効かない骨肉腫があり、再発、転移が生じます。治療が終わっても、外来で定期的な検査(胸部レントゲンなど)を行うことが必要です。
ユーイング(Ewing)肉腫
神経源性であるという説もありますが、組織学的な起源と病態は現在でもまだわかっていません。
発生年齢
20歳未満が約8割と言われています。
発生部位
骨盤、大腿骨、上腕骨、脛骨の順で、好発します。長管骨では骨幹部発生が多いことが特徴です。
症状
疼痛と腫張が主な初発症状で、数ヵ月に及ぶこともあります。他の骨腫瘍と異なり、初期に全身の発熱や白血球数の上昇などが見られ炎症性疾患と間違われることもあります。
治療
ユーイング肉腫は悪性度の高い腫瘍ですが、化学療法と放射線治療の効果が期待できる腫瘍です。悪性骨腫瘍の治療では、一般に病巣部の広範切除術を行いますが、ユーイング肉腫では、治療開始時に肺転移や骨転移をきたしていることも多く、手術適応は他の骨腫瘍と少し異なると考えています。単発で切除可能な部位で、切除後の障害も比較的軽度と予想される場合は手術を第一に考えます。骨盤発生や脊椎発生などで、切除術後の機能障害が大きい場合は、化学療法と放射線治療のみで手術を行わないこともあります。
軟骨肉腫
骨肉腫の次に発生頻度の高い原発性悪性骨腫瘍です。軟骨細胞に由来し、腫瘍細胞は軟骨を形成します。良性軟骨系骨腫瘍(内軟骨腫、骨軟骨腫など)が悪性変化した場合、続発性軟骨性軟骨肉腫と表現します。
発生年齢
比較的高齢者に発生します。40歳以上が半数以上を占めます。
発生部位
大腿骨、骨盤、肋骨、上腕骨が好発部位で、約7割を占めます。
治療
化学療法、放射線治療の効果は少なく、広範切除術で確実に切除することが重要です。
骨悪性線維性組織球腫
組織球由来の細胞が主体ですが、その組織起源はまだ解明されていません。成人に発生します。治療は骨肉腫に準じて行いますが、化学療法の効果は骨肉腫ほど期待できないことが多い。
主な悪性軟部腫瘍の種類と解説
悪性線維性組織球腫
悪性軟部腫瘍のうちでは最も頻度の高いものです。中高齢者に発生することが多く、最終的には生検で切除した標本から組織診断で確定します。悪性線維性組織球腫のなかにはいくつかのタイプがありますが、中には筋肉組織や、膜に沿って不規則に微小な浸潤層をともなっていることがあり再発の原因となるので、手術時には十分な検討が必要となります。当科での5年累積生存率は75%になります。
脂肪肉腫
悪性線維性組織球腫と並んで発生頻度が高いもので、脂肪組織由来の悪性腫瘍です。成人の四肢、臀部、後腹膜に発生することが多く、小児では稀です。5つのタイプに分類され、そのタイプによって治療方法や成績に大きな差があります。基本的には腫瘍の周りの組織をつけて切除する広範切除が選択されますが、高分化型というタイプでは腫瘍のみ切除する方法が選択されることもあります。円形細胞型や脱分化型のように悪性度が高い場合は化学療法などの補助療法を選択することがあります。5年生存率は90%に達しています。二相型の場合、5年生存率は72%に達しています。
滑膜肉腫
比較的発生頻度の高い肉腫の1つで、若年成人の四肢関節周辺、特に膝関節周辺に好発するとされています。特異的な遺伝子異常が指摘されており、当科では遺伝子診断も病理診断に併用しています。悪性軟部腫瘍の中でも化学療法が比較的効く場合が多く、治療には化学療法を併用して、手術を行います。
横紋筋肉腫
横紋筋肉腫はその名のとおり、横紋筋芽細胞に由来し、小児でみられる軟部肉腫です。治療は化学療法と広範に病巣を切除する手術が必要で、場合によっては放射線照射を併用することがあります。治療の困難な腫瘍のひとつで、今後もさらに改善される必要があると考えられます。
悪性神経鞘腫
神経線維腫症(フォン・レックリングハウゼン病)に合併するものと、そうでないものとに分けられますが、前者の場合比較的若年発生の傾向があります。神経から発生するもので、神経線維腫症と関係ない場合、基本的に広範に切除することが治療となりますが、場合によって、化学療法や放射線を併用することがありますが、その効果ははっきりしていません。神経線維腫症に合併して発生した場合、良性の神経線維腫との境界が不明瞭となることがあり、切離断術となる場合があります。
悪性骨軟部腫瘍治療実績
当科での主な悪性骨軟部腫瘍の2022年度の治療症例数
悪性骨腫瘍
骨肉腫 13例
ユーイング肉腫 1例
軟骨肉腫 1例
悪性軟部腫瘍
脂肪肉腫 14例
未分化多形肉腫 6例
平滑筋肉腫 3例
粘液線維肉腫 2例
悪性末梢神経鞘腫瘍 2例
横紋筋肉腫 2例
脊索腫 1例
孤立性線維性腫瘍 1例

